La noción de voluntad anticipada alude a la decisión que toma una persona con capacidad de ejercicio para ser sometida o no a medios, tratamientos o procedimientos médicos que pretendan prolongar artificialmente su vida cuando sufra una enfermedad en etapa terminal (la OMS define la enfermedad en etapa terminal como la que carece de un tratamiento específico curativo o capaz de retrasar su evolución. Por ende, implica la muerte del individuo en un tiempo variable, frecuentemente menos de seis meses), protegiendo en todo momento la dignidad de la persona.
No se respeta la dignidad de la persona cuando se le mantiene artificialmente con vida. Son otras las personas quienes toman las decisiones acerca de su vida, pues ya no puede expresar su voluntad.
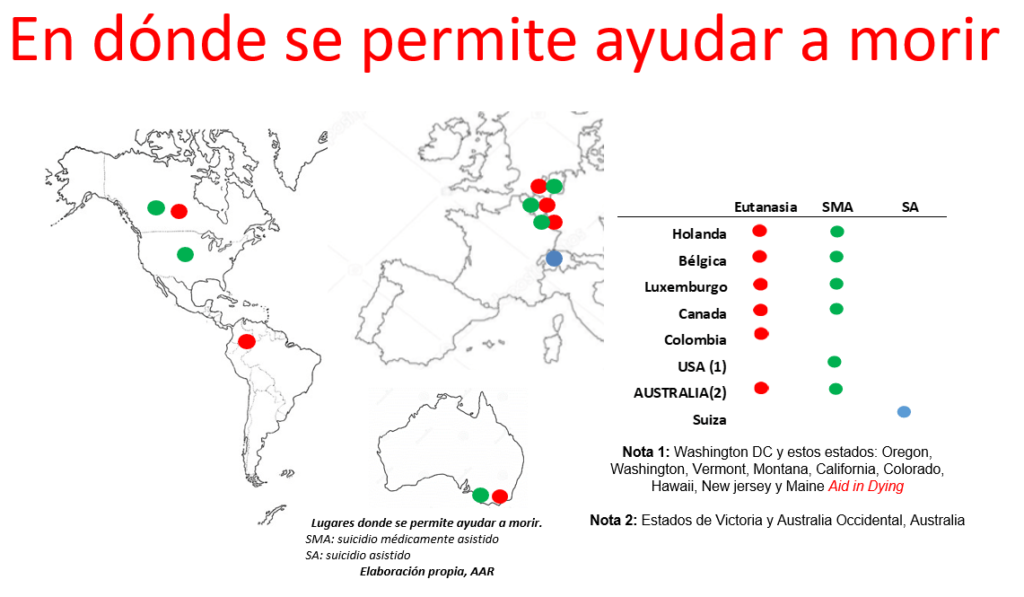
La Voluntad Anticipada está permitida en 14 Estados de la República. En las demás entidades la Voluntad Anticipada es ilegal.
En América Latina los únicos países que lo regulan son Puerto Rico, Argentina, Uruguay, Colombia y Brasil.
En cuanto a definiciones son muy similares, pero cabe hacer énfasis que tienen ciertas diferencias en cuanto a la formalidad que debe revestir el documento, la edad para otorgarlo, la toma de dicha decisión en menores de edad, la persona encargada de hacer valer la voluntad, la prohibición de la eutanasia e incluso el uso de medicamentos opioides.

Esto nos lleva a hablar de la regulación del derecho a una muerte digna. En primer lugar, la voluntad anticipada no supone la reducción ni la prolongación de la vida del individuo, respetando en todo momento el acaecimiento de la muerte natural. Lo que busca es la procuración de medidas paliativas al término del ciclo vital de la persona en fase terminal, así como brindarle acompañamiento si optare por no someterse (o no someterse más) a los procedimientos médicos para preservar la vida.
En segundo lugar, el concepto a veces induce a confundirlo con el de eutanasia, esto es: “buena muerte” o “muerte dulce”, término acuñado por primera vez en 1606, es decir, la “acción u omisión que, para evitar sufrimientos a los pacientes desahuciados, acelera su muerte con su consentimiento o sin él”. La voluntad anticipada, en rigor, no supone acelerar nada; antes más bien regula los procedimientos para una ortotanasia, es decir, el correcto proceder o actuar ante la muerte por aquellos que tienen a su cuidado a quienes padecen una enfermedad en fase terminal. Nuestra legislación no contempla la eutanasia por cuanto ésta consiste en un acto deliberado para terminar con la vida de alguien, así sea sin sufrimiento físico.
Huelga decir que cuando se abordan estos temas siempre afloran reflexiones de carácter ético, por lo cual considero interesante exponer brevemente lo que prescribe al respecto la moral católica. Ello es relevante, no sólo porque según el INEGI, el 82.9% de los mexicanos se identifica como católico, sino porque son morales y no propiamente jurídicas las razones que suelen aducir quienes se oponen a tales recursos, o cuando entran en juego nociones como el derecho a la vida y la vida específicamente humana, cuestiones más bien de índole filosófica.
Tomás de Aquino [1225-1274] —teólogo y santo católico que sintetiza la doctrina moral cristiana—, se cuestiona en alguna parte de su magna Suma Teológica si es ilícito matar a un ser vivo. Y responde en función de la perfección y la imperfección de los grados de la vida, enunciando que nadie comete pecado por el hecho de valerse de una cosa para el fin al que está destinada. En el orden de las cosas las imperfectas existen para las perfectas. El hombre no realiza nada ilícito si usa de los animales y éstos a su vez de otros seres vivos, como las plantas.

En otras palabras: es moralmente lícito darle de comer alfalfa a una res y comernos nosotros un bistec (por mucho que les pese a los veganos).
Pero entonces, ¿qué hay de un ser humano? Debería ser completamente ilícito matarlo por aquello del mandamiento católico. “No matarás”. Pero Santo Tomás responde: “es lícito matar al malhechor en cuanto se ordena a la salud de toda la comunidad, y, en consecuencia, el realizarlo le compete sólo a aquel a quien esté confiado el cuidado de conservar la comunidad, igual que al médico le compete amputar el miembro podrido cuando le fuera encomendada la curación de todo el cuerpo”. Es decir: la pena de muerte es lícita, siempre y cuando se aplique por causa proporcionada y por aquel a cuyo cargo esté el cuidado comunitario (es decir: el gobernante, asistido por el juez). En este sentido: durante mucho tiempo, el Catecismo de la Iglesia Católica (CCE 2267) establecía que el recurso a la pena de muerte por parte de la autoridad legítima, después de un debido proceso “constituía una respuesta apropiada a la gravedad de algunos delitos y un medio admisible, aunque extremo, para la tutela del bien común”.
Más recientemente, empero, y tras la consideración acerca del sentido de las sanciones penales por parte del Estado, “la Iglesia enseña, a la luz del Evangelio, que «la pena de muerte es inadmisible, porque atenta contra la inviolabilidad y la dignidad de la persona» y se compromete con determinación a su abolición en todo el mundo” (CCE 2267).
Pero, ahora bien, ¿qué hay de la propia vida del hombre? Tomás de Aquino inquiere en la Suma si es lícito suicidarse; a lo que responde inconcusamente que NO y enuncia tres razones, a saber: 1) porque va en contra de la inclinación natural de seguir vivo, faltando a la caridad al dejar de amar su propia vida; 2) Porque al matarse a sí mismo injuria a la comunidad, y toda parte pertenece al todo. Pero es la tercera razón lo que a nosotros nos interesa más: porque la vida es un don divino dado al hombre y sujeto a su divina potestad, que confiere la muerte y la vida. El que se priva de la vida peca contra Dios.
En otras palabras: el no matarás no es absoluto. No es lícito nunca matar a un inocente, como enseña Tomás de Aquino, pero sí lo es, matar a un culpable, por ejemplo, a un injusto agresor (como en la legítima defensa, la cual es también una noción jurídica). Por otro lado, si no es lícito a un hombre acabar con su propia vida, menos lo es quitarla a un inocente, aun cuando aquél lo solicite expresamente, y esto por las razones expuestas. En este mismo sentido va el Catecismo de la Iglesia Católica (CCE 2279) —no sólo en lo relativo a la eutanasia, sino aún en lo que podríamos denominar recursos ortotanásicos— cuando establece que aunque la muerte se considere inminente, los cuidados ordinarios debidos a una persona enferma no pueden ser legítimamente interrumpidos. Los cuidados paliativos constituyen una forma privilegiada de la caridad desinteresada.
No es mi intención, en modo alguno, tomar partido sobre estas posturas. Pretendo hacer una exposición. Sólo he querido delinear algunos fundamentos de la moral cristiana que muchas veces se suelen oponer en contra de preceptos y ordenamientos jurídicos. Pero no es posible generar un diálogo si se desconocen los elementos fundamentales de la discusión. Precisamente es lo que hace falta, la confrontación de las ideas para generar una discusión pública.
También te puede interesar: Levantamiento del velo corporativo.